作者:裴松南
完稿日期:2019/11/20
一、何謂多發性骨髓瘤(multiple myeloma)
多發性骨髓瘤是源自骨髓中的漿細胞(plasma cell)癌化而來,漿細胞的功能在產生對抗外來病菌的免疫球蛋白,所以當它發生病變而不斷分裂成長時,就會分泌過多相同大小的異常免疫球蛋白,也就是所謂的M-protein (monoclonal protein),這過多的異常免疫球蛋白非但無法保護我們免於感染,也會抑制正常的免疫球蛋白,使抵抗力變弱而容易發生感染。
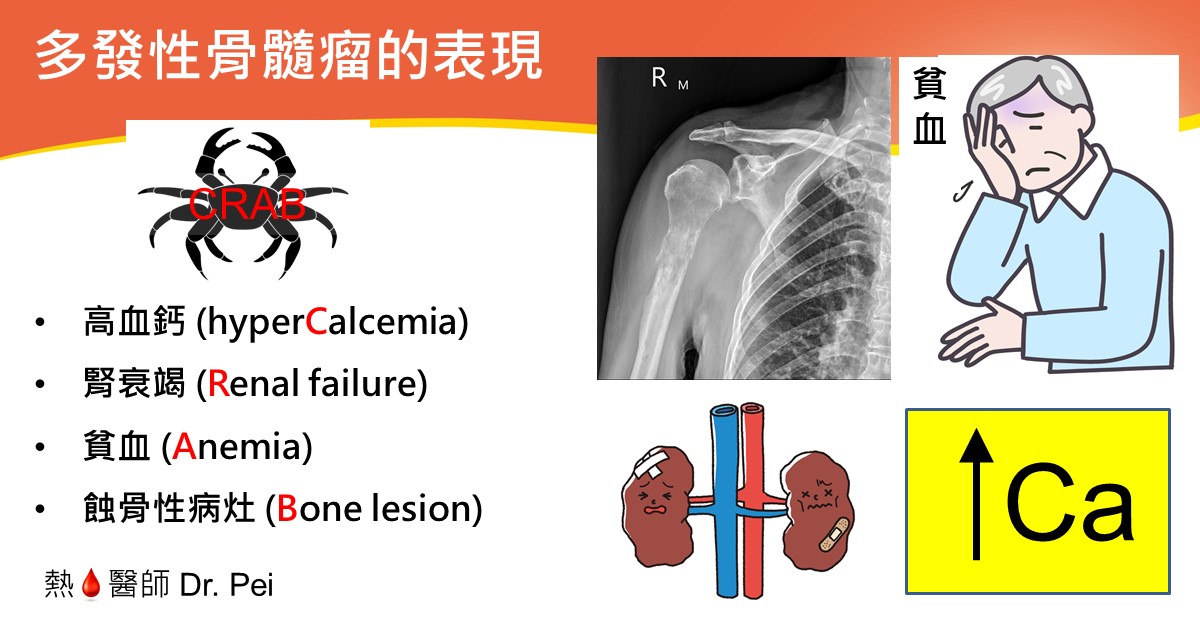
另外,骨髓瘤最常見的的表現還包括高血鈣(hyperCalcemia)、腎臟功能受損(Renal failure)、貧血(Anemia)及骨頭蛀蝕(Bone lesion),縮寫為CRAB(螃蟹),所以一些描寫多發性骨髓瘤的報導,都繪畫一隻螃蟹在旁邊就是這個原因。而這些症狀都是因為異常漿細胞增生而造成的直接或間接傷害。
二、多發性骨髓瘤的診斷與分期
多發性骨髓瘤的早期診斷並不容易,主要因該病並非常見癌症且其症狀多樣性,可能讓病患去找各種其他科別的醫師,如骨頭侵蝕造成的下背痛會去找骨科或神經外科、復健科;如腎臟功能不佳去找腎臟科醫師;頭暈去找神經內科醫師等。當病患因各種表現做了多種檢查後疑似骨髓瘤,便會被轉到血液科做進一步確定,我們血液科醫師就會安排抽血驗尿來確定M-protein的存在,也會做骨髓檢查,看骨髓內漿細胞的比例。只要漿細胞佔了10%以上,尿或血液中有M-protein的存在,又有CRAB(貧血、骨病變、腎功能異常、高血鈣)其中之一,就可診斷為多發性骨髓瘤。
多發性骨髓瘤的分期相當簡明,只要兩個抽血報告便可將病人分為三期,如表一。
表一、多發性骨髓瘤分期 (International Staging System)
定義
第一期 Albumin ≥ 3.5 g./dL, β2-microglobulin < 3500 μg/L
第二期 不符合第一期或第三期的定義者
第三期 β2-microglobulin > 5500 μg/L
一個新診斷骨髓瘤病人來找血液科醫師時,首先會就病患的各種條件進行評估,看此病人在未來是否有機會接受高劑量化療併自體幹細胞移植的治療,因為可做移植和不可做移植的病人在第一階段的藥物選擇上有些不同,可以做移植的病人,應盡量避免會傷害骨髓幹細胞的藥物或放射線治療。而高劑量化療併幹細胞移植的治療,即使在現今有許多高貴有效的新藥物可用的狀況下,依舊有其無可取代的效果。
通常我們評估是否可以接受移植,考慮的點包括病患的年齡在70歲以下、主要器官功能正常。但須注意的是,有時骨髓瘤病人初診斷時,因疾病而造成的一些可恢復的障礙,如肺炎而造成呼吸窘迫,腰椎骨折而臥床等,是可以在有效的治療後改善,這些病人仍有接受幹細胞移植的機會,一般而言,大約有4成的骨髓瘤病患有機會進行幹細胞移植。
四、新式藥物(Novel agent)介紹
1. 免疫調節劑(Immunomodulatory Drugs, IMiDs)
瑞復美:有25mg, 15mg, 10mg及5mg等四種劑型,需依照腎功能來決定起始劑量,使用方式是每天一顆服用二十一天後休息七天,常見的副作用在於血球抑制及皮膚疹。
2. 蛋白酶體抑制劑(Proteasome inhibitors, PI)
目前有三個此類藥物,萬科(bortezomib)及凱博斯(carfizomib)是注射針劑,免瘤諾(ixazomib)是口服藥。蛋白酶體的功能是處理老化或異常的蛋白質,當我們用此類藥物將蛋白酶體關起來,漿細胞就會被過多的老化或異常蛋白質噎死。目前這類藥物被發現會引起帶狀泡疹,所以使用此類藥物時,建議同時併用抗病毒藥物,減少此一副作用。
萬科:目前是標準常用的一線治療藥物,好處是作用快速,且不受腎功能影響,對於某些具有不良染色體變化的骨髓瘤也可以提供好的療效。使用皮下注射給藥,每周一到兩次。主要副作用是腹瀉及中長期的周邊神經毒性,會造成指端麻木。
凱博斯:目前台灣的食藥署同意的適應症在使用過1到3種療法之後復發的骨髓瘤病患,是靜脈輸注,打法與劑量有各家不同的做法,主要副作用為血球低下,須特別注意的是少數人使用後會發生心臟衰竭。
免瘤諾:這類藥物中唯一的口服藥,常和瑞復美合併使用於二三線病人,每周吃一顆,吃三周休一周,主要副作用在於腹瀉及中長期的周邊神經毒性。
3. 單株抗體類
另一個是針對骨髓瘤上的特定蛋白CD38發展出的兆科 (daratumumab),這是公認目前已上市的骨髓瘤藥物中,效果最強的一個,目前可使用於不可移植病人的一線治療,或合併萬科或瑞復美等藥物使用於二線以上的治療。此藥注射的頻率在前兩個月是每周注射一次,第三到六個月是每兩周注射一次,第七個月之後是每個月注射一次直到疾病惡化。第一次注射時經常發生明顯的輸注反應,如發燒、畏寒、呼吸困難等,發生時可以透過降低輸注速率及給予類固醇等方式處理,大多可以得到控制,此類輸注反應經常在第二次打藥時就減輕或不再出現。
兆科在治療骨髓瘤時,可以見到極其快速的反應,我有幾個歷經多線治療的病人接受一劑兆科注射後,M-protein就下降一半以上,令人印象深刻。但必須了解的是,即使如此有效的藥依舊無法改變骨髓瘤無法治癒的現實。另外,其高昂的藥價也是它無法普遍被使用的原因。
五、傳統治療
1. 化療
2. 類固醇
前述幾類藥物固然都很重要,但都需要搭配類固醇才能有較佳的效果,最常用的類固醇是dexamethasone 40mg/week, 這是不可省略的重要配角。大家所擔心的類固醇的副作用,我們可以再搭配一些輔助藥物來減緩。
因為骨髓瘤仍無法治癒,我們如何善用前述五類藥物呢?首先須思考的是我們治療的目標為何?
在疾病發現初期,經常有很大的腫瘤量,造成前述CRAB的症狀或感染,這時我們需要的是可以快速殺死腫瘤的藥物來減輕症狀,這時可使用的是萬科為主的治療。我有一位71歲的阿媽病人,CRAB的四個症狀都有了,甚至已到了洗腎的邊緣,在經過萬科及高劑量類固醇的治療一個月後,腎功能可以恢復到正常值的上限,也不再需要輸血,這樣子的快速反應是傳統化療或免疫調節劑類藥物較難達到的。
另外對於治療反應的深度,也就是殘餘癌細胞的量,我們當然希望反應深度愈深愈好(癌細胞量愈少愈好),要達到這樣的目標,可行的做法是合併三種(或以上)不同類別的藥物(如蛋白酶體抑制劑加上免疫調節劑再加上類固醇等),但合併數個藥物固然可以達到較佳的效果,也必須付出較高副作用的代價。
而對這種無法根除的疾病,我們另一個目標是疾病控制的時間愈久愈好,這除了癌細胞本身的特質,在治療選擇上則是會以長時間使用抗骨髓瘤藥物來達到此目標。但不論是合併多種藥物或延長治療時間,都會面臨副作用加強或延長的問題,這往往需要依靠醫師的經驗以及醫病共同討論來取得共識。
我個人常認為骨髓瘤的治療是一種哲學,有些醫師喜歡除惡務盡,用盡所有的方法來消滅任何看得到的微量疾病;而我則較偏向生活品質須兼顧,例如骨髓瘤經一線治療後緩解,大約一兩年後便會面臨疾病復發的威脅,此時見到M-protein出現時,我會選擇先觀察,請病人較頻繁回診追蹤M-protein,等M-protein上升速度明顯增加時再開始二線治療,而非一看到M-protein上升就馬上治療,因為有些病人的M-protein會上升一下後又停下來。我有個病人在自體移植後得到完全緩解,即血液即尿液中都驗不到M-protein,經過兩年後,M-protein出現,但此時我選擇先觀察,而他的M-protein在此後一年維持在0.5到1.0 g/dL間,到現在也一直沒有CRAB等症狀,若當初M-protein一出現就動手,病人就多了這一年多的副作用,但對整個病程並沒有實質上的幫忙。
七、經濟上的考量
講到骨髓瘤的治療,就不能不提這些很昂貴的藥物對經濟上的毒性,這裡說的不僅僅是自費藥物對個人荷包的傷害,其對整個健保也是極大的負擔。雖然這些藥物對於骨髓瘤都有很好的效果,但健保卻無法給付所有的藥物,也無法無上限給付直到疾病惡化,如瑞復美這個藥對某些病人有很好的療效,目前也知道這藥用愈久效果愈好,但健保只給付18個月,所以會面臨到明明效果很好卻必須停藥或換藥的現實。又如兆科,這個最有效的藥物卻也如其名,非常的昂貴,一個月藥費接近30萬元,一般家庭難以負擔。
目前健保也不斷和各家藥廠作藥價協商,努力的給付更多的藥物給我們的病人,一些藥物如瑞復美等也已過了專利期而有了所謂台廠藥(學名藥)進入市場,可以降低一些自費的負擔,另外個人健康商務保險在這個時候就顯得重要了。
結語
本文原發表於高雄市抗癌服務協會25周年紀念特刊